
多合趾症
多合趾症の治療について
「生まれたら合趾症と診断された」
「あしゆびが隣のゆびと重なる」
「爪がつながっている」
疾患の概要
外来で最も多く認められるのは第6番目の趾(あしゆび)が存在し、第4から第6趾が癒合した型です。外観上は同じように見えても、中足骨から重複している型から末節が重複する型まであります。
症候群の一つの症状として発症することもありますが、多くは偶発的、単発的に多合趾症のみを発症しています。趾はその発生段階ではまず大きな足の固まりができて、それから趾間部がアポトーシス(自然死)することで形成されますが、その形成が素直に起きなかったことが原因です。ご両親に対しては外来にてまず発生学や疫学的背景について説明し、疾患に対するご理解をいただいております。
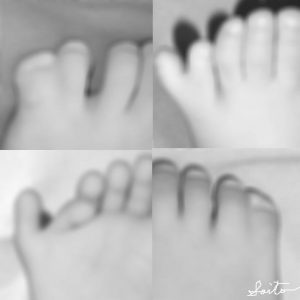
多合趾症の例
多合趾症は単純に「重複した趾が存在するので切除すればよい」のではありません。それぞれの趾には関節面が傾斜していたり、靭帯にゆるみがあったり、腱の付着部位にずれがあったりします。これらは将来的な趾の変形の原因となります。乳児期では骨が未熟であるためレントゲンでは関節の適合性についてわからないことが多く、関節の傾斜が成長に伴って明らかになるケースもあります。このような関節や軟部組織のアンバランスについては数々の治療経験からある程度予想可能であり、将来的な変形を見越した上で初回治療の計画を立てます。従って豊富な治療経験を元に長期に経過観察を行う必要があることから、手足の先天異常を扱う専門機関を受診し治療を受けることをお勧めします。
手術時期は1歳前後~2歳までに行うことがほとんどです。
麻酔は全身麻酔となります。麻酔についての不安についてはどのご両親もお持ちです。
丁寧に説明させていただきます。
ギプスによる保護を2~3週間行います。
入院については、ギプスをした児を在宅で管理できるのであれば、早期の退院が可能です。在宅での管理に不安を感じる場合には入院期間は長めとなります。
最短2泊3日から3週間までご相談に乗ります。
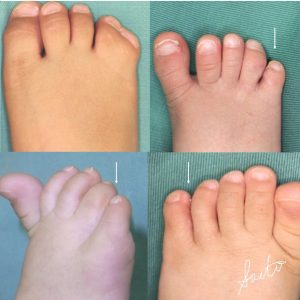
典型的な多合趾症(左上)と術後の状態
きずあとを最小限にするとともに、外転変形が残らないように注意します。
従来の手術方法では分けた趾間の両側に植皮が行われることが多く、それが目立つことがありましたが、
当科では独自の術式により手術あとが見えなくなるような工夫をしております。
手術の詳細
1.切除する趾の決定
趾の配列(軸と呼ぶ)、大きさ(低形成かどうか)、術後の傷跡(瘢痕と呼ぶ)は目立ちにくいかどうかを総合的に考慮して切除する趾を決定します。
特に外側趾(小趾側)については、歩行や走り、尖足立ち、飛び上がりなどの運動機能の問題を生じることはまれであり、むしろ整容的に目立ちにくく、靴の中で趾が当たったり、圧迫を受けたりして痛みや角質肥厚、さらには潰瘍が生じないような形の足を作ることを目標とします。
2.関節の形成と腱の移行
関節を共有している場合には関節包を縫合する必要があります。
腱が一方にしかない場合にはそれを残す側の趾に移行する必要があります。
また腱の走行異常がある場合には、腱の停止部を移動させる場合があります。
これらの場合、鋼線による関節固定が3週間行われます。
3.傷あとについて
手術の創は上や外側から足を眺めた際に最も目立ちにくい箇所にするように心がけます。
創を生理的な皺線に沿うようにして、瘢痕をきれいにします。
4.機能的予後について
小児は環境や自身の不自由に適応能力が極めて高いことから、機能的な困難を訴える児は少ないですが、関節面の傾斜や軟部組織のアンバランス(靭帯の緊張の不均衡や腱の走行異常による)により成長に従って趾が変形することがあります。
これについては経過をみて修正手術を行いますが、成長を抑制しないように時期や術式を慎重に検討する必要があります。
手術後の見通しについて
手術後数日
・ 趾が腫脹して血行障害が起きていないかをチェックします。
・ 保護者にギプスを装着している児に対するケアを理解して頂きます。
手術後3週間まで
・ 鋼線部の消毒を行います。外来では週1回のチェックを基本とさせて頂きます。
それ以外は保護者が自宅で処置をしていただくことになります。
手術後3週前後
・ ギプスをカットして、鋼線の抜去や抜糸を行います。
・ 関節包を再建し、腱移行をした関節が安定するように、テーピングを行うことがあります。また形成した趾間がひきつれを起こさないように、スポンジによる圧迫療法を行うことがあります。
・ 靴下を履いて歩行を許可します。
手術後6週以降
・ テーピングは終了し、足は素の状態となります。
・ 関節の傾斜等の原因で軸の偏位が生じる場合には、テーピングや簡易的な副子、装具を継続します。
